1972年5月18日,周恩来前往北京机场,欢送来自非洲的索马里贵宾西亚德一行。 镜头中,周恩来依然那样目光炯炯,神态自若。人们不会想到,正是这一天, 来自北京和各地医院的专家们会诊确认:他患了膀胱癌。面对癌症的威胁, 周恩来这样告诉自己的医生:“我配合你们,但是你们也要配合我”。 这时候的他还有太多的放不下。
1974年6月1日,周恩来总理离开了他的办公室,离开了中南海。此后, 周恩来总理一直住在305医院。1975年9月7日,周恩来总理在医院最后一次会见外宾。 他说:“我现在已经不能工作,主持国务院工作的邓小平已经全面负起责任来了”。 其实这时候他的癌细胞已经全身扩散。1976年1月8日9时57分,周恩来总理的心脏 停止了跳动,时年78岁 [1]。
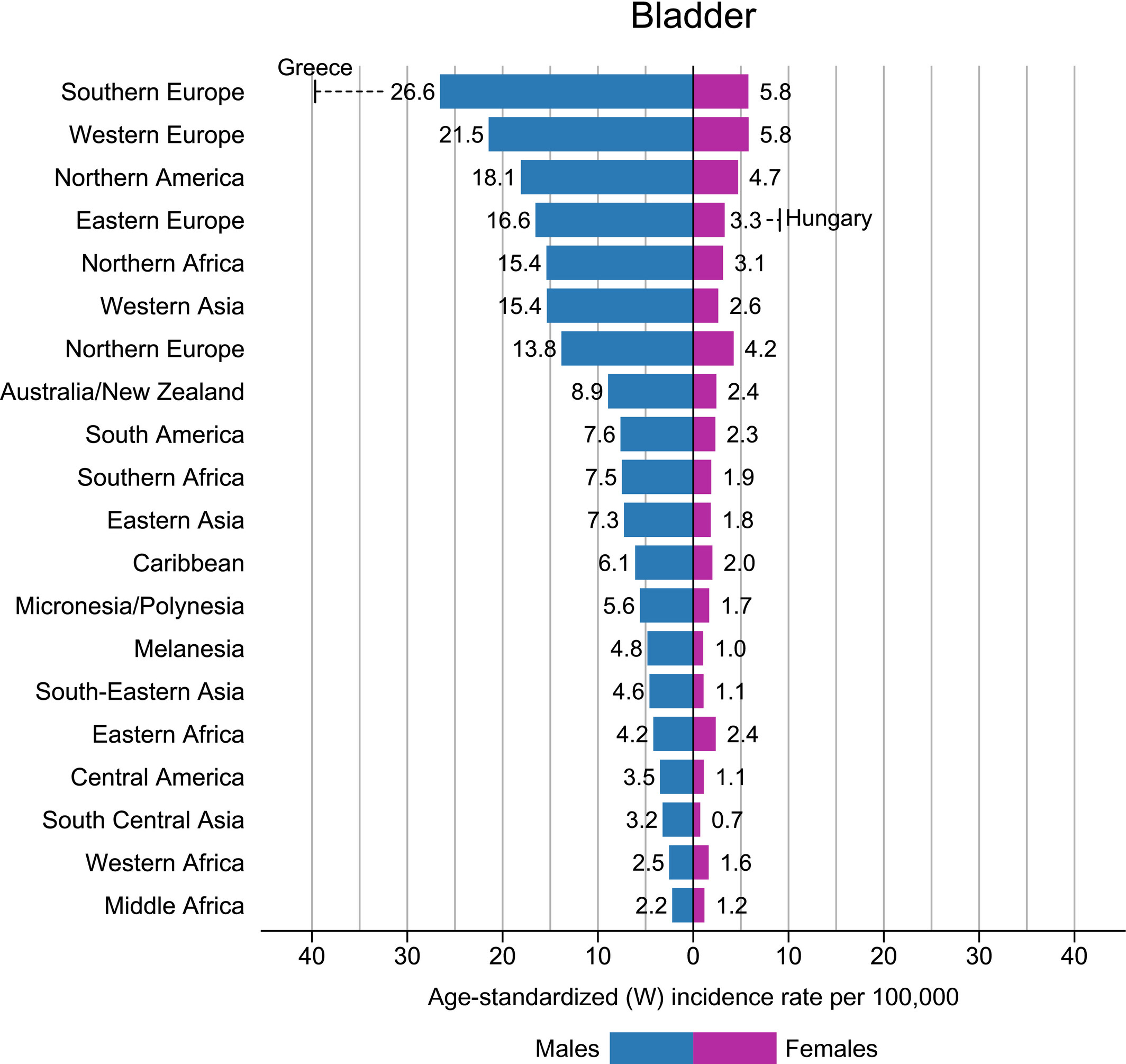
图1.2020 年按性别划分的膀胱癌区域特定发病率年龄标准化率, 资料来源:GLOBOCAN 2020 [2]。
膀胱癌是泌尿系统最常见的恶性肿瘤之一。2020 年,全球膀胱癌新发病例约 57.3 万例, 死亡病例约 21.3 万例 [2]。膀胱癌存在地域、种族及性别的差异。各年龄段均可发病, 高发年龄 50~70 岁,男性发病率为女性的 3~4 倍。
2020 年中国胰腺癌新增病例为9.29万例,其中男性为7.32万例,女性为1.97万例。 同年,中国胰腺癌死亡病例4.14万例,其中男性为3.25万例,女性为0.88万例 [3]。 城市地区各年龄段膀胱癌发病率及死亡率均高于农村地区。相同分期的膀胱癌患者, 男性预后优于女性患者。膀胱癌是严重威胁人民健康的恶性肿瘤之一, 规范化诊断及治疗对提高我国膀胱癌的诊疗水平具有重要意义。
膀胱癌是指发生在膀胱组织中的恶性肿瘤,通常起源于膀胱黏膜上皮细胞。它是泌尿系统最常见的恶性肿瘤之一。
膀胱癌根据多个标准进行分类,如病理类型、浸润深度和临床分期等。
2.1 按组织学类型分类
【尿路上皮癌(Urothelial Carcinoma)】
占膀胱癌的90%以上,是最常见的类型。该癌症起源于膀胱黏膜的尿路上皮细胞,分为低级别和高级别两种。
【鳞状细胞癌(Squamous Cell Carcinoma)】
占膀胱癌的3%~7%,多与长期慢性炎症(如膀胱结石、血吸虫感染)相关。恶性程度较高,预后相对较差。
【腺癌(Adenocarcinoma)】
占膀胱癌的1%~2%,通常与尿液反流、慢性炎症或膀胱内异物刺激有关。
【小细胞癌(Small Cell Carcinoma)】
较为罕见,恶性程度极高,预后差。其分化特征类似肺小细胞癌,对放疗和化疗敏感。
【其他罕见类型】
包括肉瘤、淋巴瘤、神经内分泌癌等,这些类型较为少见,但恶性程度通常较高。
2.2 按生长方式分类
【原位癌(Carcinoma in Situ, CIS)】
肿瘤局限于膀胱黏膜的基底层,属于非浸润性癌,恶性程度较高,易进展为浸润性癌。
【乳头状癌(Papillary Carcinoma)】
肿瘤呈乳头状突起,可分为低级别和高级别。低级别乳头状癌复发率较低,预后较好;高级别则复发率高达70%以上。
【浸润性癌(Invasive Carcinoma)】
肿瘤侵犯膀胱肌层或更深的组织结构,对预后和治疗难度较大。
2.3 按浸润深度分类
根据肿瘤是否侵犯膀胱肌层,膀胱癌可以分为:
非肌层浸润性膀胱癌(Non-Muscle Invasive Bladder Cancer, NMIBC)
包括原位癌、乳头状癌(Ta和T1期)。
肌层浸润性膀胱癌(Muscle-Invasive Bladder Cancer, MIBC)
T2及以上阶段的肿瘤,侵犯或穿透膀胱肌层。
2.4 临床分期(TNM系统)
T分期:根据肿瘤是否侵犯膀胱壁:
Ta:乳头状癌,不侵入下层结构。
T1:侵入膀胱黏膜下层。
T2:侵入膀胱肌层。
T3:侵入膀胱外部脂肪组织。
T4:侵入前列腺、子宫或腹壁等邻近器官。
N分期:根据区域淋巴结转移情况:
N0:无淋巴结转移。
N1:单个或多个小于5cm的淋巴结转移。
N2:5cm及以下的多个淋巴结转移。
N3:大于5cm的淋巴结转移。
M分期:根据远处转移情况:
M0:无远处转移。
M1:有远处转移,包括骨、肝等远端转移。
2.5 病理分级
膀胱癌可分为低级别和高级别:
低级别:细胞异型性小,生长缓慢,侵袭性弱,复发率较低。
高级别:细胞分化差,成瘤特性强,复发率高达50%~70%,预后较差。
2.6 分子分型
基于基因表达谱和分子机制,膀胱癌可被进一步分为:
管腔型膀胱癌:FGFR3基因突变频繁,对抗EGFR治疗敏感。
基底型膀胱癌:TP53基因突变频繁,侵袭性强,对治疗较不敏感。
血尿:尿液呈粉红色、铁锈色或深红色,可有活动后加重的特点。约85%的膀胱癌患者首发表现为无痛性肉眼血尿,多为间歇性。需要与细菌性血尿(如念珠菌感染、急性胃腸炎、链球菌感染)需区分。
膀胱刺激症状:包括尿频、尿急、尿痛(常见于肿瘤刺激或合并细菌性膀胱炎),排尿困难(尿路梗塞),约10%~30%的患者出现。
腹部触诊:肿瘤可在下腹部形成硬块,触诊时有质地感。
单侧或双侧肾区叩痛:提示肾积水。
腰痛/下腹疼痛:肿瘤浸润或转移引起,尤其是当肿瘤侵犯膀胱周围组织时。
体重下降、贫血:恶性消耗表现。
骨痛(如低钙血症):可能伴随骨转移。
髂血管旁或腹股沟淋巴结肿大:区域性转移表现。
下肢静脉回流障碍引起的下肢水肿:可由盆腔或上腹部的淋巴结转移压迫静脉引发。
膀胱癌的并发症严重影响患者生活质量,需积极干预:
a. 局部并发症
尿路梗阻:约20%~30%的膀胱癌患者因肿瘤阻塞尿道口或膀胱出口,引起尿潴留。
表现:腰痛、少尿或无尿。
处理:手术切除或置入输尿管支架。
膀胱穿孔:约5%~10%的患者。
表现:突发腹痛、黄疸(肾外渗引起的腹膜炎)。
处理:手术修复+抗生素治疗。
b. 全身并发症
贫血:长期血尿或骨髓抑制(化疗后)导致,需输血或促红细胞生成素治疗。
恶病质:体重下降、食欲减退、乏力等全身消耗性表现。
c. 治疗相关并发症
术后并发症:
肠梗阻:约10%~15%,需手术处理。
膨胀(脂肪液化):5%~8%的手术切口问题。
化疗毒性:顺铂、吉西他滨等药物的副作用,如肾功能不全、骨髓抑制。
体格检查:医生通过触诊等方式对患者进行初步检查,了解有无异常肿块等,但对于膀胱癌早期,体格检查可能无明显阳性发现。
尿常规:是膀胱癌筛查的常用方法之一。可检测尿液中是否有红细胞、白细胞、肿瘤细胞等。膀胱癌患者常出现血尿,表现为尿常规中红细胞增多,但尿常规正常也不能完全排除膀胱癌。
尿脱落细胞学检查:通过收集患者的尿液,检查其中是否存在脱落的肿瘤细胞。该方法对高级别膀胱癌的诊断敏感性较高,但对于低级别膀胱癌,可能出现假阴性结果。
肿瘤标志物检测:如核基质蛋白22(NMP22)、膀胱肿瘤抗原(BTA)等,可作为辅助诊断指标,但目前其特异性和敏感性尚不能完全满足临床诊断需求,多用于膀胱癌的筛查和监测。
超声检查:是一种无创性检查方法,可初步观察膀胱内有无占位性病变,能发现较大的肿瘤,还可判断肿瘤是否侵犯膀胱壁及周围组织,对膀胱癌的分期有一定帮助,常用于膀胱癌的筛查和初步诊断。
CT检查:包括CT平扫和增强扫描,能更清晰地显示膀胱肿瘤的大小、形态、位置以及与周围组织的关系,对膀胱癌的分期准确性较高,有助于制定治疗方案。
MRI检查:在软组织分辨力方面优于CT,对于评估肿瘤侵犯膀胱壁的深度、周围组织受累情况以及有无淋巴结转移等具有重要价值,特别是对于一些CT检查难以明确的病变,MRI检查可能提供更详细的信息。
PET-CT检查:一般不作为膀胱癌的常规检查方法,但在怀疑膀胱癌有远处转移,而其他检查方法又不能明确诊断时,PET-CT检查有助于发现潜在的转移病灶,对判断病情和制定治疗策略有一定意义。
膀胱镜检查:是诊断膀胱癌的金标准。可以直接观察膀胱内的情况,包括肿瘤的位置、大小、形态、数目等,并可取组织进行病理活检,以明确肿瘤的病理类型、分级等,为制定治疗方案提供重要依据。
尿道膀胱镜检查:对于怀疑同时存在尿道病变或需要更全面了解尿道和膀胱情况的患者,可采用尿道膀胱镜检查,能更准确地评估病变范围。
在膀胱镜检查或手术切除肿瘤后,对获取的组织样本进行病理检查,是确诊膀胱癌的最终依据。病理检查可确定肿瘤的组织学类型,如尿路上皮癌、鳞状细胞癌、腺癌等,还可判断肿瘤的分级,如高分化、中分化、低分化,以及是否存在淋巴结转移、血管侵犯等,对膀胱癌的预后评估和治疗方案选择至关重要。
尿细胞学检查:通过检测尿液中的脱落细胞来寻找癌细胞。这种方法对高级别尿路上皮癌诊断灵敏度较高,但对低级别肿瘤的灵敏度较低。
尿液分子标志物检测: 尿荧光原位杂交(FISH),灵敏度和特异度较高,适用于检测尿路上皮癌。
核基质蛋白22(NMP22):检测灵敏度为52%~69%,特异度为87%~89%,可用于膀胱癌的早期筛查。
膀胱肿瘤抗原(BTA)检测:BTA Stat和BTA TRAK检测灵敏度和特异度不一,但可辅助诊断。
免疫-细胞检测:通过检测癌胚抗原和黏蛋白等标志物,灵敏度为60%~100%,特异度为75%~84%。
尿液DNA和RNA检测:通过检测尿液中的基因突变和甲基化标志物(如TERT、FGFR3、VIM等),灵敏度和特异度均较高,是近年来的研究热点。
膀胱癌的发生发展是复杂、多因素、多步骤的病理变化过程,其具体发病机制尚未阐明,内在的遗传因素与外在环境因素均有重要作用。
1、外在因素
吸烟和长期接触工业化学产品是两大外在致病危险因素,是目前最为肯定的膀胱癌致病危险因素,约 50%的膀胱癌患者有吸烟史,吸烟者膀胱癌的患病风险增加 2~3 倍,风险率与吸烟强度和时间成正比。与烟中含有的芳香胺类化合物 4-氨基联苯有关系。吸烟对膀胱癌的复发及进展的影响尚不明确。
长期职业接触工业化学产品是另一类重要的危险因素。约20%的膀胱癌患者发病与所从事的职业有关,如纺织、染料制造、橡胶化学、药物制剂和杀虫剂生产、油漆、皮革及铝和钢铁生产领域,此类人群长期接触芳香胺类化合物、多环芳烃和氯代烃、β-萘胺、4-氨基联苯等。
其他致病因素包括:膀胱内长期慢性炎症刺激(细菌、血吸虫、人乳头状瘤病毒感染等)、长期异物刺激(留置导尿管、结石)与膀胱鳞状细胞癌和腺癌关系密切。既往接受过环磷酰胺化疗、滥用非那西汀及盆腔放疗病史,治疗糖尿病药物吡格列酮等均能增加患膀胱癌的风险。大量摄入脂肪、胆固醇、油煎食物和红肉、长期饮用砷含量高的水和氯消毒水、咖啡、人造甜味剂及染发可能增加膀胱癌的患病危险。
2、内在因素(基因异常)
膀胱癌的发生发展与遗传及基因异常有关,有家族史者发生膀胱癌的危险性明显增加 2 倍,具体机制尚需进一步研究。正常膀胱细胞恶变始于细胞的 DNA 改变,化学致癌物质是膀胱癌的主要外在致病因素,包括芳香类化合物如 2-萘胺、4-氨基联苯等,存在于烟草及各种化工制品中,上述致癌物代谢后进入尿液,导致膀胱上皮细胞恶变。与膀胱癌有关的癌基因包括 HER-2、HRAS、BCL-2、FGFR3、C-myc、MDM2、MSH2 等。另一种分子机制是编码调细胞生长、DNA 修复或凋亡的蛋白抑制基因失活,使 DNA受损的细胞不发生凋亡,导致细胞生长失控。如 P53、RB、P21 等抑癌基因的 17、13 及 9 号染色体的缺失或杂合性丢失与膀胱癌的发生有关系。尿路上皮肿瘤具有时间和空间的多中心性,上尿路尿路癌病史是膀胱尿路上皮癌的重要危险因素,此类患者出现膀胱癌的风险约 15%~50%。
膀胱癌的分子生物学致病机制是一个多步骤、多通路的复杂过程,涉及基因组变异、表观遗传失调、信号通路异常、肿瘤微环境重塑及代谢重编程等。其分子特征在非肌层浸润性膀胱癌(NMIBC)和肌层浸润性膀胱癌(MIBC)中存在显著差异。
1. 关键基因突变与分子分型
膀胱癌的基因组异质性显著,不同分子亚型对应不同的驱动基因和临床行为。
【高频突变基因】
TP53(>50% MIBC):失活突变导致细胞周期失控和基因组不稳定性。
FGFR3(60-80% NMIBC):激活性突变(如S249C)持续激活MAPK和PI3K通路,促进增殖。
PIK3CA(20-30%):激活PI3K/AKT/mTOR通路,与肿瘤进展相关。
RB1(30% MIBC):缺失导致细胞周期调控异常(G1/S期检查点失效)。
ERBB2(HER2)扩增(10-20% MIBC):驱动侵袭和转移。
【分子分型】
Luminal型:FGFR3、PPARG突变,依赖PPARγ信号通路,对免疫治疗敏感。
Basal/Squamous型:TP53、RB1缺失,高表达角蛋白(如KRT5/6),与鳞状分化相关。
神经内分泌型:TP53、RB1共缺失,类似小细胞癌,侵袭性强。
2. 关键信号通路异常
FGFR3通路:激活性突变或扩增(NMIBC中常见)导致RAS/MAPK和PI3K/AKT通路持续激活,促进细胞增殖(靶向药物如厄达替尼已获批)。
p53/RB通路:TP53和RB1失活(MIBC标志)导致细胞周期检查点失效,基因组不稳定性和化疗耐药。
PPARγ通路:PPARG突变或扩增(Luminal型)调控脂代谢和分化,与免疫微环境“热肿瘤”特征相关。
Wnt/β-catenin通路:CTNNB1突变(10%病例)促进干细胞特性和转移。
3. 表观遗传学调控异常
DNA甲基化:抑癌基因启动子高甲基化(如RASSF1A、APC、CDKN2A)导致沉默,与肿瘤分级和进展相关。全基因组低甲基化(尤其LINE-1重复序列)诱导基因组不稳定。
组蛋白修饰:EZH2过表达(MIBC中常见)通过H3K27me3修饰抑制分化基因,促进干细胞特性。
非编码RNA:
miRNA:miR-200家族抑制EMT(上皮-间质转化);miR-21过表达促进血管生成。
lncRNA:UCA1通过结合PRC2复合体沉默抑癌基因,与化疗耐药相关。
4. 肿瘤微环境(TME)与免疫逃逸
免疫抑制性细胞:
肿瘤相关巨噬细胞(TAM-M2型)分泌IL-10、TGF-β,抑制CD8+T细胞活性。调节性T细胞(Treg)浸润与PD-L1高表达相关,提示免疫检查点抑制剂(如阿替利珠单抗)的潜在疗效。
PD-1/PD-L1轴:约20-30%膀胱癌患者PD-L1高表达,尤其Basal/Squamous型,对免疫治疗响应率较高。
ECM重塑与缺氧:缺氧诱导因子(HIF-1α)激活促血管生成因子(如VEGF),促进肿瘤生长和转移。
5. 代谢异常
代谢重编程:
Warburg效应:糖酵解增强(GLUT1、HK2上调)支持快速增殖。
谷氨酰胺依赖:通过GLS1维持TCA循环,靶向药物(如CB-839)在临床试验中。
慢性炎症与氧化应激:长期尿路感染或结石导致ROS累积,引发DNA损伤和表观遗传改变。
经尿道膀胱肿瘤切除术(TURBT)
适用人群:非肌层浸润性膀胱癌(NMIBC,Ta/T1/Tis期)。
手术特点:通过尿道插入电镜或光学设备,在膀胱内切除肿瘤组织,尽量保留膀胱功能。
适用症: 适用于局部病变较小、无远处转移且患者能够耐受术后的复发风险的患者。
根治性膀胱切除术
适用人群:肌层浸润性膀胱癌(MIBC,T2-T4a期)。
手术范围:膀胱+相关结构如前列腺、子宫附件等。
常见并发症:尿流改道术(如回肠导管或新膀胱重建)以解决排尿问题。
生存数据:T2期患者的5年无进展生存率约为70%~80%,T3/T4a期则下降至30%~50%。
膀胱部分切除术
适用人群:局限性肿瘤或身体状况不允许根治性手术的患者。
手术目标:尽可能切除病变组织,保留膀胱功能。
术后尿流改道手术
技术选择:原位新膀胱术或回肠膀胱术。
注意事项:患者需接受术前培训,以掌握导尿技巧。
【全身化疗】
一线治疗方案:GC(吉西他滨+顺铂)
适用于肌层浸润性膀胱癌或转移性癌患者,有效率约为40%~50%,中位生存期约14个月。
二线治疗方案:MVAC(甲氨蝶呤+长春碱+阿霉素+顺铂)
适用于转移性膀胱癌患者,有效率高达60%,但对体能较差的患者影响较大。
【新辅助化疗】
适用人群:肌层浸润性膀胱癌在手术前进行。
方案推荐:GC或MVAC,用于缩小肿瘤体积,提高手术成功率。
【辅助化疗】
适用人群:根治性膀胱切除术后伴有高危因素(如淋巴结转移)的患者。
方案选择:GC或MVAC,持续4~6个周期,可降低术后复发率。
【姑息性化疗】
适用人群:无法手术或远处转移的晚期患者。
常用药物:顺铂+吉西他滨,或单独使用卡铂等,以缓解症状并延长生存时间。
【根治性放疗】
适用人群:肌层浸润性膀胱癌患者无法手术或拒绝手术。
总剂量:6466Gy/3233次,联合化疗可提高局部控制率至70%~80%。
【术前放疗】
适用人群:T3-T4a期膀胱癌患者。
效果:缩小肿瘤体积,降低分期,提高手术彻底性和安全性。
【术后放疗】
适用人群:切除不完全或伴有高危因素(如淋巴结转移)的患者。
目标:降低局部复发风险,提高生存率。
【远处转移姑息性放疗】
适用人群:骨、脑等远处转移的晚期患者。
效果:可缓解疼痛和肿瘤增大的症状,显著改善患者生活质量。
【PD-1/PD-L1抑制剂】
代表药物:度伐利尤单抗(Durvalumab)、钆洛司单抗(Pembrolizumab)。
适用人群:晚期或复发性膀胱癌患者,特别是对BCG治疗无效的患者。
效果:显著提高无事件生存期和总体生存率。
【卡介苗(BCG)】
适用人群:NMIBC的高危患者,尤其是T1a期高级分期或原位癌。
注意事项:部分患者对其耐药,可通过Mcl-1抑制剂增强疗效。
【抗体偶联药物(ADC)】
代表方案:Enfortumab Vedotin联合免疫检查点抑制剂(如PD-L1抑制剂),在复发性或转移性膀胱癌中显示出显著的临床疗效。
【FGFR3抑制剂】
代表药物:厄达替尼(Erdafitinib)。
适用人群:FGFR3突变阳性患者,尤其是晚期或转移性膀胱癌患者。
效果:显著的客观缓解率(约40%),并提高无进展生存期。
【HER2靶向治疗】
代表药物:曲妥珠单抗(Trastuzumab)。
适用人群:HER2阳性膀胱癌患者,通常与FGFR3/4突变结合使用。
【非肌层浸润性膀胱癌】
随访频率:术后3个月首次膀胱镜检查,随后每3~6个月×2年,再以每年一次至5年。
复发管理:局部复发可考虑手术或放疗,远处转移需全身治疗。
【肌层浸润性膀胱癌】
影像学检查:CT/MRI每3~6个月×2年,再以每年一次。
复发处理:若局部复发,可尝试手术或放疗,远处转移则需全身治疗方案。
本病属于尿血、血淋、癃闭等范畴,其主要病因病机是由于湿热久郁下焦, 热毒瘀结膀胱,瘀毒蕴结,日久脾肾两虚,膀胱气化不利所致。
【辨证用方】
膀胱癌的辨证,首先应辨明虚实,凡病程较短,尿道艰涩灼热较甚多属实; 病程较长,尿道无艰涩灼热感多属虚。尿色红赤或鲜红,或有紫黯血块者属实, 有血块者属血瘀,尿色淡红者多为气血亏虚。其次应辨尿血的颜色,出血量少者, 一般尿色微红;出血量多者,尿色较深;又见尿中夹有血丝、血块者,属于瘀血内停; 火盛迫血,尿色鲜红;气血亏虚,气不摄血,尿色多淡红。治疗上当辨证选药。
1.湿热下注证
【主症】尿频,尿急,或尿痛,小便灼热,尿色鲜红,口干口苦,下肢可见浮肿, 舌质红,苔黄腻,脉滑数或弦数。
【治法】清热利湿,凉血软坚。
【主方】小蓟饮子加减(《中华肿瘤治疗大成》)
【组成与用法】小蓟30g,藕节炭10g,淡竹叶15g,滑石(包煎)15g,生地15g, 白茅根30g,仙鹤草15g,黄柏10g,海金沙(布包)10g,蛇莓20g,丹皮10g, 甘草5g,茯苓15g,猪苓15g,蚤休30g。水煎服。
【功能主治】清热利湿,凉血软坚。主治膀胱癌。
【加减应用】血尿甚者,加血见愁、黑山栀、乌梅、水牛角(先煎); 小便刺痛者,改甘草为甘草梢,加瞿麦、小便不利者,加泽泻; 健脾和胃者,加白术、陈皮、薏苡仁; 双补气血者,加党参、黄芪、当归、白芍; 温补肾阳者,加杜仲、怀山药、芡实;清热解毒者,加黄柏、蒲公英、金银花。 巩固疗效用知柏地黄丸。
2.瘀毒蕴结证
【主症】间歇性无痛性血尿,时见尿中血块,尿急,小便灼热, 小腹胀满或下腹包块,舌质紫黯,或有瘀点、瘀斑,苔薄黄,脉涩或弦滑。
【治法】活血化瘀,理气散结。
【主方】失笑散加味(《中华肿瘤治疗大成》)
【组成与用法】生蒲黄(布包)10g,五灵脂(布包)10g,三棱10g,莪术10g, 白术15g,黄柏10g,牛膝15g,益智仁10g,土茯苓30g,泽泻15g,石见穿30g, 白英30g。水煎服。
【功能主治】活血化瘀,理气散结。主治膀胱癌。
【加减应用】病久气血两虚、而色无华者、加黄芪、丹参当归身。
3.脾肾两虚证
【主症】无痛性血尿,小便困难,腰酸腿软,下腹坠胀或有包块,呕恶纳呆, 头晕耳鸣,神疲消瘦,面色萎黄而黯,下肢浮肿,舌质淡,苔薄白,脉沉细无力。
【治法】健脾益肾,软坚散结。
【主方】四君地黄汤加减(潘敏求经验方)
【组成与用法】白参(蒸兑)10g,白术10g,茯苓10g,生地15g,山茱萸15g, 泽泻15g,海金沙(布包)10g,仙鹤草20g,黄芪20g,女贞子10g,旱莲草20g, 枸杞10g,菟丝子10g,蚤休30g,生牡蛎(先煎)30g。水煎服。
【功能主治】健脾益肾,软坚散结。主治膀胱癌。
【加减应用】气虚下陷而见少腹坠胀者,加升麻、黄芪、柴胡。
4.阴虚内热证
【主症】小便短赤,腰骶酸痛,五心烦热,口于不欲饮,大便干结,消瘦疲乏, 舌质红,苔薄,脉细数。
【治法】滋阴清热,化瘀解毒。
【主方】知柏地黄丸加减(《中华肿瘤治疗大成》)
【组成与用法】知母40g,黄柏10g,熟地12g,山茱萸10g,怀山药15g,丹皮15g, 茯苓15g,泽泻15g,三七粉(冲兑)6g,龟甲胶(烊化)10g,石韦15g,王不留行15g, 薏苡仁15g,石见穿30g。水煎服。
【功能主治】滋阴清热,化瘀解毒。主治膀胱癌。
【加减应用】舌光无苔,阴伤甚者,加生地、北沙参、石斛。
非肌层浸润性膀胱癌相对早期,肿瘤局限在膀胱黏膜层或黏膜下层,未侵犯肌层。若肿瘤分级较低,经尿道膀胱肿瘤电切术(TURBT)联合术后规律的膀胱灌注治疗后,5年生存率可达90%左右。也就是说,大约90%的患者在确诊后经过规范治疗,能生存5年以上。 对于中高危的非肌层浸润性膀胱癌,存在肿瘤多发、复发、高级别等危险因素,5年生存率可能降至60% - 70%。若治疗不规范或不及时,肿瘤可能进展为肌层浸润性膀胱癌,严重影响生存期。
肌层浸润性膀胱癌膀胱癌患者的生存期受多种因素影响,早期膀胱癌(0期和Ⅰ期)五年生存率可达90%以上。晚期膀胱癌(Ⅲ期和Ⅳ期)五年生存率可能仅为10%-30%。若肿瘤已侵犯膀胱肌层或发生远处转移,一年生存率可能不足50%。
1、戒烟与避免二手烟
吸烟是膀胱癌的主要危险因素,吸烟者患病风险为非吸烟者的3-4倍。戒烟可显著降低风险,10年后风险接近非吸烟者水平。
2、减少职业性化学暴露
从事与染料、橡胶、皮革等行业的工作人员需严格防护:佩戴N95口罩、防护手套和护目镜。定期监测尿液中致癌物代谢产物,如β-萘胺。
3、饮食与饮水管理
每日饮水2000-2500ml,稀释尿液毒素,降低风险。增加富含抗氧化剂的蔬菜(如胡萝卜、西红柿、洋葱)和水果(如蓝莓、草莓)。减少红肉和加工食品摄入。
4、控制慢性炎症与感染
及时治疗膀胱结石和反复尿路感染。鲁尼翠(Metronidazole)治疗膀胱炎,长期留置导尿管者需定期冲洗。
5、药物与补充剂慎用
避免滥用非那西丁类止痛药。禁用含马兜铃酸的草药(如关木通),避免尿路上皮癌风险。
1、生活方式调整
每日30分钟中等强度运动(快走、游泳),降低复发风险20%。BMI控制在18.5-24.9,肥胖者患病风险增加1.5倍。
2、定期随访监测
术后3年内每3个月行膀胱镜+尿细胞学检查。每年进行胸腹CT和骨扫描,监测肺、肝、骨转移。
3、心理与社会支持
成立患者互助小组,每月开展健康讲座和排尿功能训练。
心理筛查:使用PHQ-9量表,评分≥10分者转介心理科干预。
4、老年患者护理
简化治疗方案(如单药吉西他滨灌注),减少不适。监测肾功能(肌酐清除率<30ml/min时调整剂量)。提供助行器,预防跌倒。
1、规律饮食, 避免暴饮暴食
2、饮食清淡易消化
3、宜吃富含维生素的食物
4、宜吃富含蛋白质的食物
5、宜吃富含膳食纤维的食物
6、宜吃具有利尿作用的食物
1、忌食辛辣刺激性食物
2、忌食腌制食物
3、忌饮酒
食疗方 1
【组成】南瓜55克,虾皮20克,大白菜适量,面粉适量,葱姜、蒜、油各适量。
【制作】面粉加水调成硬度适中的面粉糊;将南瓜、大白菜虾皮、葱、姜、蒜一起剁碎制成馅,入一勺面糊摊成饼状,加一匙面糊摊匀,馅上再摊一层面粉糊,人油锅炸熟即可。
【功效】 适用于饮食不振、浮肿、少尿的癌症病人。
备注:更多食疗方见肿瘤药膳专栏,或点击本页相关文章栏目相应文章链接阅读。